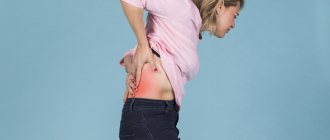
Симптомы острой формы панкреатита
Важным внутренним органом в организме человека является поджелудочная железа, которая помогает усваиваться пищи. Также она выделяет множество гормонов и ферментов, необходимых для пищеварения. Воспаление в поджелудочной железе вызывает недуг как панкреатит.
Выделяют две формы заболевания:
В обоих случаях, воспалительный процесс поджелудочной железы сопровождается острой болью. Если отсутствует соответствующее лечение и больной нарушает режим питания, наблюдается поражение некротической ткани, в результате чего, человек может погибнуть.
При острой форме панкреатита часто возникают следующие симптомы:
- болевые ощущения в подреберье справа;
- опоясывающие боли в области спины;
- тошнота и рвотные позывы;
- наблюдается вздутие кишечника;
- отсутствует аппетит;
- понижается давление;
- головная боль;
- наблюдаются признаки тахикардии.
При чем, боль может немного ослабнуть если больной сидя, подожмет к себе колени. Даже если приступ прошел необходимо обратиться за помощью к врачу, чтобы избежать серьезных последствий.
Нередко возникают вопросы к какому специалисту следует обратиться, чтобы распознать признаки острого панкреатита. При возникновении этих симптомов необходимо обратиться к терапевту, который, изучив состояние больного, даст направление к гастроэнтерологу. Он проведет исследование и назначит терапию по приему медикаментов и соблюдении строгой диеты. При необходимости нужна будет консультация хирурга и других специалистов.
Симптомы
Нередко одни клинические проявления могут говорить о совсем другом заболевании. И человек не спешит к врачу, а тем временем болезнь прогрессирует, и человек узнает о совершенно другой патологии, будучи уже на больничной койке. Если человек жалуется на спазм поджелудочной железы, симптомы в таком случае представляют собой:
- схваткообразные болевые ощущения в верхней части желудка;
- тошнота и рвота;
- нарушение стула, калл приобретает жидкую структуру;
- диарея;
- резкое повышение температуры тела.
Также советуем просмотреть: Опухоль в поджелудочной: классификация, симптоматика и лечение
Рвота обычно усиливается при повышении степени болевых ощущений. Чем они выше, тем чаще наступает рвота. Симптоматика ухудшается при любых движениях человека и немного стихает при обездвиживании человека.
Оказание первой помощи при остром панкреатите
Что делать, если возникла сильная боль в области поджелудочной железы? Чем снять приступ панкреатита в домашних условиях? Об этом должен знать любой человек, которому поставили этот диагноз.
Самостоятельно снимать приступ панкреатита в домашних условиях не рекомендуется. При возникновении сильной боли следует вызывать бригаду скорой помощи. В стационаре больной будет находиться под контролем врачей и ему будет оказана необходимая помощь. Ведь нередко требуется хирургическое вмешательство. Но бывают случаи, когда медицинских работников нет поблизости, то больному следует снять приступ панкреатита в домашних условиях.
В таких ситуациях важно снять болевой синдром и выяснить, почему желудочный сок не поступает в этот орган. После того, как приступ панкреатита будет снять, больного следует доставить в медицинское учреждение.
Первая помощь при панкреатите в домашних условиях
- больному нельзя совершать резких движений;
- назначается голодание, прием пищи может негативно отразится на состоянии и усилить болевой синдром;
- воду следует давать через каждые полчаса по ¼ стакана;
- запрещается давать препараты, содержащие ферменты поджелудочной железы: Креон, Панзинорм;
- больному следует сделать инъекцию Но-шпы или Дротаверина гидрохлорида по 0,8 мг;
- на область, где расположена поджелудочная железа и на живот накладывают лед или любой предмет из морозильной камеры;
- больному нужно сесть и наклонить туловище вперед или лечь в позе эмбриона.
Если имеются приступы рвоты, то необходимо надавить двумя пальцами на корень языка. Можно выпить 2-3 столовой ложки соленой воды, сразу после этого возникнет рвотный рефлекс. Обычно после рвоты получается снять боль на некоторое время при панкреатите. Также при приступах становится трудно дышать, поэтому рекомендуется задерживать дыхание, чтобы колебания грудной клетки были редкими, это помогает хоть как-то облегчить болевые ощущения.
При приступе нельзя принимать ферментные препараты, так как они могут повысить выработку желудочного сока. Их рекомендуется принимать в стадии ремиссии. Как же снять приступ панкреатита в домашних условиях, самым верным способом будет, если принять таблетку Но-шпы или отечественного препарата Дротаверина. Если имеется рвота и тошнота, то лучше сделать внутримышечный укол раствора Папаверина и Но-шпы.
Нередко причиной острой формы панкреатита является дисфункция желчного пузыря, в результате чего нарушается отток желчи. В таком случае, чтобы облегчить состояние рекомендуется выпить по 2 таблетки Алохола три раза в день. Однако если имеются камни в почках, этот препарат противопоказан. Снятие боли при панкреатите будет эффективным, если вместе с желчегонным средством принять спазмолитические препараты: Ношпа, Дротаверин. Какова дозировка препарата, необходимо внимательно изучить инструкцию или позвонить по телефону скорой помощи, где опытные специалисты подскажут правильные действия.
Все-таки при обострении приступа, находясь в домашних условиях, как снять боль с помощью медикаментов при панкреатите. Ведь больной не всегда может догадаться, какая болезнь спровоцировала такое явление. Прием лекарственных средств самостоятельно без диагноза затруднит определение истинной причины и осложнит течение заболевания.
При острых болях, чем снять боль при панкреатите до прихода врача. Если больного мучают сильные боли, то можно принять некоторые препараты, которые прописывают при различных заболеваниях.
Обычно эти лекарственные препараты назначают при хроническом панкреатите.
Как быстро снять приступ панкреатита, находясь дома, нужно придерживаться трех основных правил:
Следует полностью ограничить употребление пищи, пока присутствуют симптому острого панкреатита. Больному должны быть созданы спокойные условия, запрещается физическая активность. На левое подреберье нужно прикладывать холодную грелку. Греть область поджелудочной железы нельзя, так как это усилит болевые симптомы, и она будет разрушены собственными гормонами.
Характер боли при обострившемся и хроническом панкреатите
Интенсивность и место локализации боли при остром панкреатите зависят от масштаба и места расположения очага воспаления. Наиболее выраженный болевой синдром наблюдается при остром панкреатите, а при повторных обострениях хронического воспаления он становится менее выраженным.
В большинстве случаев интенсивная боль возникает внезапно и носит нарастающий характер. Основными зонами ее локализации становятся:
- центр эпигастральной области;
- левое подреберье.
Иногда боль при остром панкреатите локализируется в левой половине груди, отдает в левую лопатку, руку или левую часть нижней челюсти и шеи. Такой болевой синдром напоминает приступ стенокардии и требует дополнительной дифференциальной диагностики, которая позволяет исключить патологию сердца и подтверждает воспаление поджелудочной железы.
Интенсивные жгущие или пекущие боли при остром панкреатите не устраняются попытками больного занять положение лежа на боку, на спине, в «позе эмбриона» или полусидя. При попытке лечь на спину болевой синдром становится наиболее выраженным.
Интенсивность болевого синдрома при повторных обострениях панкреатита, как правило, ослабевает. Боли ставятся режущими, жгучими и приступообразными. При стихании воспаления они приобретают ноющий или тупой характер и постепенно полностью проходят.
Изменяется и место локализации боли. Помимо зон характерных для острого панкреатита, болевой синдром может развиваться в таких местах:
- верхняя и средняя зона живота;
- область нижней части грудной клетки;
- область поясницы (в виде «левого полупояса» или «полного пояса»);
- область спины (без отдачи в прилегающие зоны).
При хроническом панкреатите боль появляется периодически и носит различную интенсивность. Она становятся менее выраженной, но после периодов улучшения могут появляться периоды ее усиления. В большинстве случаев появление боли при хроническом панкреатите связано с приемом жареной, острой или жирной пищи, а на голодный желудок она возникает реже.
Нередко болезненные ощущения, вызываемые хроническим панкреатитом и периодами его обострения, приводят к нарушениям психоэмоционального состояния больных. Они становятся раздражительными, беспокойными и мнительными. При длительном течении болезни или предрасположенности к нарушениям психики возможно появление психических заболеваний.
ПОДРОБНЕЕ: Как быстро избавиться от ночных судорог в ногах
При обострении хронического панкреатита следует соблюдать осторожность с применением обезболивающих препаратов, т.к. похожий приступ может вызываться другими заболеваниями и прием анальгетика затруднит диагностику. Интенсивные боли могут устраняться в домашних условиях при помощи тех же рекомендаций, которые были описаны для оказания помощи при остром панкреатите.
Эти же препараты могут применяться для устранения болей при хроническом панкреатите. Их дозирование и выбор определяются врачом в зависимости от возраста и сопутствующих заболеваний больного.
Купирование болей при обострившемся или хроническом панкреатите может дополняться приемом препаратов, которые устраняют причину их появления. Порекомендовать использование таких лекарственных средств может только врач. Выбор препаратов, схема их приема и дозировка проводятся после детальной диагностики больного.
Для устранения болей при хроническом панкреатите могут применяться:
- ингибиторы панкреатической секреции (гордокс, контривен, контрикал) – назначаются для обеспечения покоя поджелудочной железы на время появления болевого синдрома;
- гормон соматостатин и его синтетические аналоги (октреотид) – применяются для уменьшения болевой чувствительности и подавления секреции в поджелудочной железе;
- панкреатические ферменты (креон, мезим, панкреатин) – используются для снижения нагрузки на поджелудочную железу и облегчают все процессы пищеварения;
- блокаторы гистаминовых рецепторов (фамотидин) – назначаются для подавления секреции в поджелудочной железе путем торможения выработки соляной кислоты в желудке и обеспечения ей функционального покоя;
- ингибиторы протонной помпы (эзокар) – используются для подавления секреции соляной кислоты и подавления секреции в поджелудочной железе;
- мочегонные средства (диакарб, фуросемид, триампур) – применяются для устранения отека тканей поджелудочной железы;
- спазмолитики (но-шпа, папаверин, платифиллин, эуфиллин) – назначаются в сочетании с ненаркотическими анальгетиками и для устранения спазмов;
- антигистаминные средства (пипольфен, перитол, супрастин, димедрол и др.) – применяются для уменьшения отека тканей поджелудочной железы.
Устранению болей при панкреатите будет способствовать и соблюдение диеты, которая назначается больному с зависимости от стадии болезни. При обострении заболевания рекомендуется трехдневный голод, который сопровождается приемом подслащенного медом чая или негазированной минеральной воды. Далее, в зависимости от состояния больного диета расширяется.
Ослаблению болей при хроническом панкреатите могут способствовать занятия йогой и некоторые средства народной медицины. К применению этих методов для устранения болевого синдрома следует относиться с осторожностью и только после консультации с лечащим врачом. Категорически запрещено применять для снятия болей различные настойки, т.к. присутствие в них спирта может существенно усугубить воспаление в поджелудочной железе.
Какая терапия требуется
После того, как приступ прошел нельзя употреблять пищу, это может спровоцировать рецидив. Однако в питье ограничивать себя не стоит. Специалисты рекомендуют пить кипяченную воду или подслащенный чай.
Чем снять острую боль при панкреатите, интересуются многие пациенты. После того, как больного госпитализируют в стационар назначают обезболивающие препараты.
В стационаре проведут чистку организма, поставить необходимые капельницы, назначат препараты, способствующие восстановлению поджелудочной железы и снятию воспаления.Наравне с этими препаратами назначаются антидепрессанты, так как на фоне терапии психологическое состояние больного ухудшается. Также при необходимости проводят лечение антибиотиками, ингибиторы ферментов поджелудочной железы, вливание белковых и солевых растворов.
Если отсутствует соответствующее лечение, то ежедневные приступы могут привести к разрушению органа и летальному исходу. Поэтому если даже удалось снять болевой синдром, следует незамедлительно обратиться в медицинское учреждение и выяснить их причину.
Народная медицина
Не стоит сильно надеяться на бабушкины настойки и отвары при острых проявлениях панкреатита. Скорее всего, они не помогут снять болевые ощущения, а промедление в предоставлении медицинской помощи может привести к гибели человека.
Большинства народных советов хорошо помогают восстановить нормальную работу пораженной железы и продлить период ремиссии. Даже врачи в период восстановления рекомендуют:
- Отвар шиповника.
- Кисель на овсяной муке.
- Отвары на основе ромашки, зверобоя, подорожника и полыни.
Но перед применением любых лекарственных трав обязательно нужно посоветоваться с доктором. В некоторых случаях лечение травами противопоказано.
Профилактика после приступа
При хроническом панкреатите, приступы могут обостряться, поэтому важно знать, как снять воспаление поджелудочной железы в домашних условиях. Какие препараты необходимо принимать в тех или иных ситуациях сможет подобрать лечащий врач, а также назначит их дозировку. Своевременная оказанная первая помощь при панкреатите в домашних условиях поможет предотвратить осложнения и может спасти жизнь человека.
Что делать при панкреатите в домашних условиях, если постоянно появляется обострение. Важно принимать все лекарственные средства, назначенные врачом и соблюдать специальную диету. Ведь боли при панкреатите часто возникают из-за нарушения правил питания. А именно употребление острой, жирной или чрезмерно сладкой пищи. В результате чего нарушается отток панкреатического сока, изменяется его состав, и у человека проявляются такие симптомы как тошнота и рвота. Соблюдение диеты позволит забыть об обострении заболевания.
Поджелудочная железа представляет собой важный орган, участвующий в процессе пищеварения. Она выделяет особый сок, в котором содержатся пищеварительные ферменты. Кроме того, эта железа выделяет гормоны, регулирующие белковый, жировой и углеводный обмен.
Наиболее частой патологией поджелудочной железы считается ее воспаление, которое в медицине носит название панкреатит. Он бывает двух видов: хронический и острый. В последнем случае лечение поджелудочной железы в домашних условиях может иметь негативные последствия, при остром панкреатите больному требуется незамедлительная медицинская помощь. Хроническое воспаление этой железы можно лечить и дома.
Основные методы лечения
Для лечения спазмов и коликов стоит подойти более широко, так как не стоит лечить симптомы. Лечение должно устранять основные причины заболевания. Так как первоочередным предвестников появления спазмов является панкреатит, то лечение зависит от его формы. При остром панкреатите требуется немедленное обращение за профессиональной медицинской помощью, так как есть риск летального исхода. Далее схема лечения такова:
- Первоочередно врач снимает болевые ощущения и спазмы. Для этого пациенту вводятся внутримышечно физ раствор вместе с глюкозой. Они активно помогают снять спазмы и препятствуют обезвоживанию организма. Если спазмы имеют высокую степень проявления, тогда назначается введение препаратов спазмолитиков. После купирования спазма пациент должен сдать анализы (кровь, моча, калл).
- Если результаты анализов вызывают сомнения, тогда пациента направляют еще на УЗИ, КТ или МРТ.
Помимо этого человеку назначают полное воздержание от приема пищи на 24 часа. А также обильное питье с высоким содержанием щелочи. После чего пациенту назначается специальная диета, для снятия лишней нагрузки с желудочно-кишечного тракта и поджелудочной железы. Помимо этого часто назначаются ферменты для облегчения пищеварения.
Если панкреатит носит хронический характер, тогда обычно ткани поджелудочной железы сильно повреждены. Для облегчения состояния и купирования спазма человеку вводят спазмолитики. После чего пациенту выписывают направления на сдачу анализов:
- анализ крови с акцентом на количество лейкоцитов, именно лейкоциты говорят о степени воспалительного процесса;
- биохимический анализ крови для получения информации о количестве вырабатываемых органом ферментов;
- анализы мочи и калла;
- УЗИ брюшной полости (реже рентген, КТ, МРТ, эндоскопия);
- после проведения глюкозной и медикаментозной терапии назначаются повторные тесты функционирования поджелудочной железы.
Важно. Часто для уменьшения степени воспалительного процесса пациенту назначается медикаментозная терапия в виде принятия антибиотиков.
При панкреатите снимать спазмы поджелудочной железы является одной из первых основных задач, так как степень их проявления может привести к анафилактическому шоку и осложнению общего самочувствия человека.
Также советуем просмотреть: Сандостатин при панкреатите: правила приема и дозировка
Заболевание поджелудочной железы: симптомы и лечение
Как уже говорилось, самым частым заболеванием поджелудочной железы являются панкреатиты. Опасность этой патологии заключается в том, что она может приводить к образованию в железе кист и полостей, некоторые области органа могут переставать функционировать. Также в тяжелых случаях последствиями панкреатита могут стать некрозы, представляющие собой омертвевшие области, или онкологические опухоли в поджелудочной железе. При отказе или ухудшении работы этого органа повышается нагрузка на прочие органы пищеварительной системы, что отрицательно сказывается на их состоянии и функционировании. При панкреатите нередко отмечается нарушение выделения желчи и снижение функционирования печени.
Симптомы
К симптомам воспаления поджелудочной железы, в первую очередь, можно отнести боли различного характера от сильных острых до постоянных тупых ноющих. Локализация неприятных ощущений находится в подреберной области, в некоторых случаях боли могут носить опоясывающий характер. Также при панкреатите может наблюдаться периодическая рвота, которая не приносит больному облегчения, а в рвотных массах заметны примеси желчи. Другими симптомами поражения поджелудочной становятся: икота, тошнота, сухость во рту, отрыжка, учащение пульса, одышка, липкий обильный пот, понижение давления, повышение температуры, бледность кожи и прочее.
Различают острое и хроническое воспаление. При первом все симптомы поражения поджелудочной ярко выражены. Боли сильные, локализуются в верхней части живота, носят опоясывающий характер. Также отмечается заметное снижение давления, повышение температуры и многократная изнуряющая рвота, в некоторых случаях — желтуха. Такое заболевание опасно для жизни и требует помощи специалистов.
При хроническом панкреатите отмечаются боли тупого или режущего характера, тошнота, присутствие плохо переваренной пищи в каловых массах, отрыжка. Многие симптомы схожи с острой формой заболевания, но меньше выражены. Хронический панкреатит может привести к развитию диабета, так как приводит к разрушению поджелудочной железы и, как следствие, нарушению выработки инсулина.
Медикаментозное лечение поджелудочной железы в домашних условиях
Медикаментозное лечение заболеваний поджелудочной должен назначать только врач. Симптомы таких патологий похожи на признаки других болезней, поэтому до того, как приступить к терапии следует подтвердить или опровергнуть диагноз. Затягивать с посещением врача и обследованием не стоит, так как это может отрицательно сказаться на здоровье. В медикаментозной терапии болезней поджелудочной железы используются следующие группы препаратов:
- Ферменты. Эти средства назначаются при недостаточной выработке ферментов железой. Они устраняют тошноту и неприятные ощущения в животе, улучшают пищеварительные процессы. К таким препаратам относятся Панкреатин, Фестал, Креон и прочие.
- Спазмолитические средства, такие как Папаверин или Но-Шпа. Они убирают боль в животе и снимают спазмы мускулатуры.
- Антибиотики. При инфекционной природе воспаления может потребоваться применение антибиотиков. Назначать такие средства должен только врач, как и подбирать наиболее подходящие из них и определять способ их введение.
- Антациды. Они снижают кислотность в желудке, улучшают пищеварение и оказывают обволакивающее действие.
- Обезболивающие. Такие препараты применяются для облегчения болей, возникающих при панкреатите. Это могут быть: Анальгин, Парацетамол, Баралгин и их аналоги. В случаях, когда таблетки не спасают от сильных болей, пациенту могут потребоваться капельницы или инъекции.
- Н2-блокаторы. Они снижают выработку кислоты и секрета железы. К таким препаратам можно отнести Ранитидин, Фамотидин и прочие.
При лечении воспаления поджелудочной железы следует помнить, что для достижения лучших результатов нужно применять комплексную терапию, включающую прием медикаментов, соблюдение особой диеты и применение народных средств.
Причины и механизмы развития болевого синдрома при панкреатите
Функция данного органа заключается в выработке ферментов, которые отвечают за переваривание пищи в желудке: белков, жиров и углеводов. Дополнительно она производит важный гормон инсулин, который регулирует уровень сахара в крови.
Железа состоит из трех основных частей:
- верхняя — головка;
- основная часть — тело;
- завершающая часть — хвост.
При панкреатите на начальной стадии воспаляется хвост, то есть крайняя часть поджелудочной железы. При распространении на другие части заболевание приобретает хроническую форму.
Воспаление поджелудочной железы
Существует ряд причин, провоцирующих воспаление поджелудочной железы. К основным из них относятся:
- неправильное питание, несоблюдение баланса между жирами и углеводами;
- частое употребление алкоголя в больших количествах;
- нарушенный метаболизм;
- прием лекарственных препаратов: антибиотики, гормональные средства и др.;
- наследственный фактор;
- наличие других заболеваний желудочно-кишечного тракта.
При появлении проблем с желудочно-кишечным трактом необходима консультация гастроэнтеролога. Он поможет определить причину боли и подобрать правильное лечение. Бороться с воспалением в поджелудочной железе нужно постепенно и регулярно.
Тяжелая форма воспаления поджелудочной железы может привести к обезвоживанию, истощению и ослаблению организма, снижению артериального давления. Поэтому так важно вовремя обратиться к специалисту.
Причиной развития столь серьезного заболевания, как панкреатит, может быть наличие следующих факторов:
- регулярные перекусы на бегу и переедания;
- чрезмерный уровень потребления алкогольсодержащих напитков, жареных и жирных блюд, а также острой, копченой и соленой пищи;
- нарушения на гормональном фоне;
- воздействие определенных медикаментозных средств;
- желчекаменные патологии;
- воспалительный процесс в 12-ти перстной кишке;
- инвазия гельминтными представителями.
Болевой синдром при панкреатите развивается вследствие множества причин. Он может вызываться:
- приемом жирной, жареной, копченой, соленой или острой пищи;
- употреблением алкогольных напитков;
- отравлениями;
- обострением заболеваний желудка, двенадцатиперстной кишки или печени;
- стрессовыми ситуациями.
Чаще всего боль появляется спустя 30 минут после приема пищи, т.к. именно через такой промежуток времени поджелудочная железа начинает испытывать наибольшую секреторную нагрузку. Механизм развития болевого синдрома зависит от характера воспалительного процесса и сопровождается различными изменениями этого органа:
- воспалением и отеком в тканях поджелудочной железы;
- обструкцией протоков железы;
- повышением давления в протоках железы;
- недостаточным кровоснабжением поджелудочной железы;
- кислородным голоданием;
- дистрофическими изменениями.
При остром или обострившемся хроническом панкреатите в поджелудочной железе наиболее выражен воспалительный процесс, который вызывает прилив крови, отек, боль и нарушение функций органа. В зависимости от его интенсивности развиваются дистрофические изменения, приводящие к панкреонекрозу. При масштабных некротических поражениях долек поджелудочной железы, в которых находится панкреатический сок, боль усиливается вследствие излияния ферментов в брюшную полость и дополнительного раздражения ее тканей.
При хроническом панкреатите воспаление становится менее выраженным, и преобладают признаки недостаточного кровоснабжения тканей поджелудочной железы. Железистая ткань, пораженная во время острого процесса, замещается соединительной, и в различных участках органа появляются кисты или зоны обызвествления, которые вызывают боль, сдавливая неизмененные ткани органа и его протоки.
Как снять боль поджелудочной железы в домашних условиях
Снять боль в поджелудочной железе можно с помощью нескольких методов. Один из них – прием спазмолитических препаратов, например, Но-шпы или ее аналогов. Это средство не оказывает отрицательное действие на организм. Оно снимает спазм и расширяет протоки железы, тем самым, убирая боль. Также можно принять препараты с ферментами, которые снижают нагрузку на поджелудочную и улучшают ее работу. К ним относятся Мезим, Фестал и другие.
Для устранения болей в поджелудочной железе на левый бок можно положить холодную грелку или лед, завернутый в полотенце. Продолжительность такой процедуры не должна превышать четверти часа.
Снять воспаление и уменьшить боли в боку при обострении хронического панкреатита поможет настой на травах, для которого используют лопух, полевой хвощ, спорыш, манжетку, цикорий и ромашку. Также в этом случае помогает настойка почек березы. Для ее приготовления 250 г почек нужно залить водкой и поставить на месяц в темное место, время от времени встряхивая емкость. После этого настойку процеживают и пьют при обострениях болезни по большой ложке трижды в день.
Лечение поджелудочной народными средствами в домашних условиях
В домашних условиях можно проводить лечение воспаления поджелудочной не только с использованием препаратов, продающихся в аптеке, и физиотерапии, но и с помощью народных средств. Многие из них помогают быстро и эффективно восстановить работу железы и облегчить состояние больного.
Овес для лечения поджелудочной железы
Лечение поджелудочной железы овсом применяется с давних времен. Улучшить работу этого органа и очистить организм помогает даже простая овсяная каша, включенная в рацион. Для более эффективного лечения можно приготовить овсяное молоко. Для него цельную крупу или неочищенные зерна овса хорошо промывают и ставят варить, залив водой из расчета 100 г овса на пол-литра воды. Варят смесь на медленном огне, после 40 минут такой варки овес следует растолочь, не снимая с плиты, а затем варить еще 20 минут. Полученный отвар остужают. В качестве лекарственного средства пьют получившуюся в кастрюле белую жидкость. Употреблять ее следует до еды трижды в день по 100 мл. Хранить овсяное молоко нужно в холодильнике, но не дольше двух дней.
Причины возникновения боли в поджелудочной железе
Если вы не знаете, как снять боль в поджелудочной железе, следует поскорее обратиться за квалифицированной медицинской помощью. В ваших силах снизить вероятность возникновения острых состояний и приступов. Для этого необходимо знать, отчего возникают неприятные ощущения, чем снять боль.
Ее основная причина – воспаление железы. Ткани ее увеличиваются в объемах, а панкреатические соки, вырабатываемые органом, не выходят в желудок, скапливаются в железе, постепенно разъедая ее стенки. Возникает резкая опоясывающая боль поджелудочной железы, которую сложно терпеть.
Выделяют множество причин развития панкреатита:
- частое употребление жирной, жареной, острой пищи;
- переедание;
- стрессы;
- последствия других заболеваний ЖКТ – воспаления двенадцатиперстной кишки, желчного пузыря;
- гормональные сбои;
- злоупотребление алкоголем.
Снять острую боль в поджелудочной железе можно, если следовать простым советам специалистов. Первое, что вы должны сделать, это вызвать скорую помощь. некоторые действия, направленные на снижение интенсивности болевых ощущений, можно предпринимать до приезда медицинских работников, но перечень таких мероприятий ограничен.
Как облегчить острую боль
При появлении нестерпимой боли важно вызвать врача. До его прихода необходимо предпринять меры, которые облегчат состояние.
В первую очередь следует прибегнуть к немедикаментозным способам. Острая боль в поджелудочной железе уменьшается такими способами:
- нужно занять коленно-локтевую позу: стань на четвереньки, наклониться вперед и дополнительно упереться на локти. Это поможет снизить нагрузку на область солнечного сплетения и поджелудочную, что уменьшит боль;
- активность железы уменьшается под воздействием холода. Потому при болях может помочь грелка со льдом, приложенная к животу;
- минимум движений — это еще один способ, чтобы успокоить боль.
Если же перечисленные методы не принесли нужного облегчения и по-прежнему болит поджелудочная, что делать в домашних условиях до приезда врача: принять ферменты и обезболивающие. Справиться с сильным приступом помогут медикаменты с содержанием ферментов. Поджелудочная воспаляется и болит при недостаточной выработке фермента, потому важно пополнить их запасы.
До приезда врача рекомендуется принять 4-5 таблеток препаратов, содержащих ферменты железы.
Купировать боль помогут анальгетики. Можно выпить Парацетамол, Диклофенак, Ацетилсалициловую кислоту. При отсутствии таковых в аптечке, их можно заменить противопростудных препаратов. Хорошо и быстро помогает Но-шпа, особенно при патологических состояниях желчевыводящих путей.
Симптомы острого панкреатита
Поставить диагноз панкреатит пациенту может лишь опытный гастроэнтеролог. Чтобы своевременно обратиться к врачу, необходимо знать симптомы заболевания. При остром панкреатите возникает:
- опоясывающая острая боль в брюшине, часто отдающая в спину;
- тошнота, изжога, рвота;
- изменение консистенции стула – он становится кашеобразным с кусочками непереваренной пищи;
- частая отрыжка;
- озноб, повышенная температура;
- пониженный аппетит;
- неприятный привкус во рту.
Если один или несколько вышеописанных симптомов преследуют вас периодически, есть смысл пройти обследование в медицинском учреждении, чтобы своевременно поставить диагноз и не доводить до первых серьезных приступов. Если в течение продолжительного времени не лечить болезнь, то острый панкреатит переходит в хроническую стадию. Вывести пациента из этого состояния становится сложнее.
Первая доврачебная помощь при панкреатите
При воспалении вам необходимо обеспечить отток панкреатических соков из железы. Ни в коем случае нельзя ложиться на кровать. В этом случае неприятные ощущения лишь усилятся. Больного необходимо усадить на кровати или стуле, наклонив корпус чуть вперед. Такая первая помощь позволяет снизить боль, пациенту становится лучше в домашних условиях.
Область живота ни в коем случае нельзя греть. Желательно приложить мешок со льдом в область подреберья, чтобы снимать дискомфорт. Холод тоже благотворно влияет на состояние больного. При болях в животе любой локализации и этиологии нельзя принимать обезболивающие препараты. Когда на вызов приедет врач, он не сможет определить, что было источником неприятных ощущений из-за воздействия болеутоляющего. Такие лекарства не призваны убирать боль, они блокируют рецепторы нервной системы. То есть неприятные ощущения не уменьшаются, просто человек временно перестает их чувствовать. Единственный препарат, который вы можете принять, пока ждете скорую, это Но-шпа. Благодаря уменьшению спазма неприятные ощущения становятся менее заметными. Если пациенты не знают, как снять сильную боль при остром панкреатите, поэтому лучше просто дожидаться врача, не предпринимая никаких действий.
Лечение панкреатита в условиях стационара
Когда 1 доврачебная помощь оказана, обеспечьте пациенту покой до приезда врачей. Они знают, как убрать боль полностью, добиться со временем полного выздоровления. Сначала проводятся диагностические мероприятия для постановки верного диагноза. Когда гастроэнтеролог убеждается, что у его пациента панкреатит, он назначает сильнодействующие противовоспалительные и болеутоляющие средства. Хорошо в этом направлении работает диклофенак. Этот препарат эффективен при суставных болях, но его широко применяют и при панкреатите. Ним не стоит увлекаться, нарушать назначенную дозировку или принимать в течение длительного времени. Лекарственное средства в больших количествах негативно воздействует на желудок. Когда острая боль снята, желательно перейти на более щадящие обезболивающие препараты.
Воспаленная поджелудочная железа не может вырабатывать сок, ферменты для нормальной работы ЖКТ, поэтому такую функцию берут на себя специальные лекарственные средства. Ферментные препараты обязательно назначаются больным панкреатитом, когда острое состояние снято. К этой категории относят панкреатин, мезим, креон. Важно правильно рассчитать дозировку, постепенно ее снижая. Если ферменты постоянно будут поступать извне, поджелудочная железа утратит свою основную функцию. Проще говоря, произойдет привыкание. Этого допускать нельзя, поэтому врачи и не советуют самостоятельно назначать себе ферменты и пить их бессистемно. Такие лекарства позволяют убрать тяжесть в животе, но использовать их нужно грамотно.
Если придерживаться простых рекомендаций, то со временем вы избавитесь от досаждающей проблемы, сможете снова вести полноценный образ жизни, не боясь, что сильный приступ начнется в любой момент.